Dolor Lumbar I
El dolor lumbar corresponde a uno de los motivos de consulta más prevalentes en los distintos sistemas de salud a nivel mundial. Implica ausentismo laboral, gastos en salud buscando la mejoría de los pacientes y, por ende, un gasto sanitario relevante.
Existen diferencias en el conocimiento de la problemática entre países desarrollados y aquellos de menores ingresos per cápita. Es por ello que los primeros han enfocado sus esfuerzos en estudiar el problema a nivel de salud pública, evaluando intervenciones en los afectados que permitan reducir el alto costo en salud que genera esta patología mediante guías clínicas enfocadas en diagnóstico y tratamientos que resulten costo-efectivos.
En los países industrializados el dolor lumbar es considerado un problema de salud pública, y a nivel laboral ha sido catalogado como uno de los desastres de los siglos XX y XXI. Es conocido que esta entidad se presenta en algún momento de la vida en el 80% de la población. En Estados Unidos aproximadamente el 90% de los adultos han experimentado dolor lumbar una vez en su vida y el 50% de las personas que trabajan han presentado un episodio de dolor lumbar cada año.
En Colombia, tanto el dolor lumbar como la enfermedad degenerativa están incluidos entre las 10 primeras causas de diagnóstico reportadas por las EPS. En el 2001 el dolor lumbar representó el 12% de los diagnósticos (segundo lugar), en el 2003 el 22% y en el 2004 el 15%.
Por su parte, la hernia de disco ocupó el quinto lugar en el 2002 con el 3% de los casos diagnosticados y subió al tercer puesto con el 9% en el 2004 (Tafur, 2001, 2006). El dolor lumbar genera un elevado costo social y económico en términos de incapacidades, pérdidas de jornada de trabajo y gasto resultante de prestaciones asistenciales, pruebas complementarias y tratamientos.
El dolor lumbar inespecífico (CIE 10: M545) se define como la sensación de dolor o molestia localizada entre el límite inferior de las costillas y el límite inferior de los glúteos, cuya intensidad varía en función de las posturas y la actividad física. Suele acompañarse de limitación dolorosa con el movimiento y puede asociarse o no a dolor referido o irradiado. El diagnóstico de lumbalgia inespecífica implica que el dolor no se debe a fracturas, traumatismos o enfermedades sistémicas (como espondilitis o afecciones infecciosas o vasculares, neurológicas, metabólicas, endocrinas o neoplásicas) y que no existe compresión radicular demostrada ni indicación de tratamiento quirúrgico.
Según el tiempo de evolución – Dolor lumbar agudo: Dolor que dura menos de 6 semanas. – Dolor lumbar crónico: Dolor con duración que sobrepasa las 12 semanas (3 meses). – Dolor lumbar subagudo: Dolor con duración de un lapso de tiempo entre estos dos períodos.
Según la estructura anatómica comprometida – Dolor lumbar no radicular – Dolor lumbar radicular (lumbociática) – Lumbalgia compleja o potencialmente catastrófica.
Causas de dolor lumbar: Las principales causas de dolor lumbar son; Musculares: desgarro agudo, espasmo, dolor miofascial – Degenerativas: osteoartrosis, espondilosis lumbar, síndrome facetario etc. – Inflamatorias: artritis reumatoidea, espondilitis anquilosante, etc. – Neurológicas: radiculopatías – Metabólicas: osteoporosis, osteomalacia, etc. – Neoplasias: tumores benignos y malignos, metástasis. – Infecciosas: abscesos, celulitis, mal de pott – Traumáticas: fracturas, esguinces, luxaciones etc. – Congénitas: escoliosis, espondilolistesis – Dolor referido: originado en el riñón y uréter, en el útero y anexos, en el colón descendente, aneurisma de la aorta etc. – Dolor psicógeno.
Signos de alarma de situaciones graves En la mayoría de los casos la historia clínica completa y el examen físico son suficientes para hacer un diagnóstico oportuno de dolor lumbar agudo. Sin embargo, la evidencia de algunos hallazgos clínicos puede revelar signos de alarma que indiquen la presencia de otro tipo de patología cuya manifestación es el dolor lumbar.
Los signos de alarma son:
Dolor que aparece por primera vez en persona menor de 20 años o mayor de 55 años – Dolor que no calma con el reposo – Dolor no influido por posturas, movimientos o esfuerzos. – Imposibilidad permanente para flexionar la columna vertebral. – Déficit neurológico difuso – Deformación estructural (de aparición reciente) – Antecedentes de cáncer; síntomas constitucionales como pérdida de peso, fiebre, adinamia – Infección sobreagregada – Fractura de columna en persona de más de 70 años, Antecedente de trauma reciente, utilización prolongada de esteroides y/o inmunosupresores. – Síntomas sugestivos de síndrome de la cola de caballo
Para la medición del dolor se recomienda usar la escala análoga visual para medición del dolor o la escala de intensidad del dolor. Estas escalas deben aplicarse en la nuestra primera consulta y en los controles con el fin de evaluar la respuesta del paciente al tratamiento. Es importante dar claridad al paciente sobre el uso de estas herramientas, con el fin de facilitar su calificación y lograr mayor precisión frente al comportamiento del dolor.
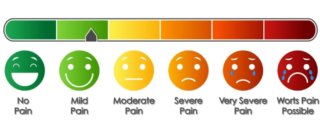
La escala visual análoga EVA es una de las herramientas que permite medir la intensidad del dolor que refiere un paciente, compuesta por una línea horizontal graduable y expresiones faciales de dolor, con esto, el paciente puede elegir subjetivamente la intensidad del dolor que describe, todo esto acompañado de una evaluación por el profesional empleando pruebas pertinentes que lo confirmen y según ello, se planteara la mejor opción de tratamiento a seguir, manejo farmacológico, multidisciplinario o intervencionista, todo esto inicialmente en la primera visita o consulta con el médico tratante.
“ Por muy larga que sea la tormenta, el sol siempre vuelve a brillar entre las nubes.”
Dra. Melissa Agamez
Médico cirujano de la universidad de Cartagena y médico especialista en anestesiología y reanimación de la Fundación Universitaria San Martin, magister en manejo del dolor eco-guiado de la Universidad de Salamanca en España.
